Varón nacido en 1984. Sin hábitos tóxicos. Sin tratamiento habitual. No antecedentes familiares de interés. Como antecedentes personales durante periodo neonatal destacaba neumonía a los 15 días de vida, percentil bajo para su peso durante la infancia y neumonías/sinusitis de repetición con afectación intersticial en lóbulo inferior izquierdo sin clara causa subyacente. Perdió seguimiento médico en hospital pediátrico.
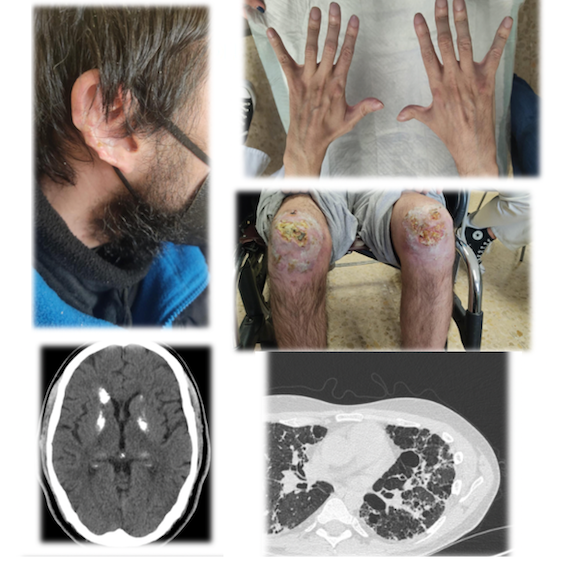
Es derivado en 2001, a la edad de 17 años, a consultas de Reumatología por clínica de poliartralgias de ritmo inflamatorio de un año de evolución en ambas manos, rodillas y pies, lesiones pruriginosas eritematoso-violáceas en dedos, pies, nariz y oreja con empeoramiento en los meses de invierno acompañado de Raynaud trifásico y pérdida de tejido celular subcutáneo en ambos pabellones auriculares, siendo valorado por dermatología, con sospecha de perniosis/sabañón, sugestivo de lesiones chilblain lupus erythematosus- like, sin poder realizar biopsia cutánea para diagnóstico confirmatorio, ante negativa del paciente. Además, refería disnea de moderados-grandes esfuerzos de meses de evolución con progresión en las últimas semanas y cefalea frontal intensa en el último mes, acompañado de aura visual, sonofobia y fotobia.
Ante ello, se completó estudio con analítica de autoinmunidad, serologías, electroforesis y proteínas. Se solicitó Rx de manos y pies, donde destacaban erosiones en 3.º IFP de mano derecha y 5.º IFP e IFD de mano izquierda.
Radiografía de tórax con afectación intersticial en lóbulos inferiores y pruebas de función respiratoria compatible con patrón restrictivo. Se completa estudio con una broncoscopia transbronquial con hallazgos de fibrosis pulmonar con escasos macrófagos, junto con imágenes en TCAR compatible con patrón tipo NIU. Así mismo, ante clínica de cefalea, se solicitó un TC craneal con imágenes inespecíficas en sustancia blanca, sugestivas de calcificaciones de los ganglios de la base.
En los hallazgos analíticos destacaba linfopenia intermitente, hipergammaglobulinemia policlonal (IgG 2960), FR 16-23, ANA + 1/160, Anti-DNA positivo, ENAs negativos, una sola determinación de IgM ACA positivo y elevación marcada y persistente de RFA: PCR 50, VSG 120.
En resumen, se presenta un varón de 17 años con clínica de poliartritis erosiva FR positivo (título bajo), ANA+ y Anti-DNA+, linfopenia intermitente y una sola determinación ACA IgM positiva, lesiones cutáneas tipo perniosis/sabañón (chilblain lupus-like) y afectación pulmonar intersticial patrón tipo NIU junto con historia desde la infancia de infecciones recurrentes respiratorias, retraso de crecimiento ponderal y estado inflamatorio persistente. Iniciando tratamiento con hidroxicloroquina, prednisona a dosis medias y azatioprina, con empeoramiento articular, pulmonar y cutáneo en revisiones sucesivas. Años más tarde, se objetiva la aparición de extensas lesiones necróticas en ambas rodillas, con biopsia cutánea inespecífica e IFD negativa, sin datos de trombosis, infiltrados linfocíticos o datos de vasculitis.
En este momento, se replantea el diagnóstico del paciente, teniendo en cuenta la evolución tórpida del proceso y los datos discordantes o no característicos de lupus eritematoso sistémico (cumplía criterios para su clasificación), como: afectación pulmonar desde la infancia, chilblain-lupus, lesiones necróticas en rodillas y calcificación de ganglios de la base.
Exploración física
- Desnutrido. Peso 45 kg.
- ACP: rítmico sin soplos, crepitantes bibasales.
- Abdomen blando, depresible, no doloroso a la palpación superficial o profunda, no datos de irritación peritoneal, no se palpan masas ni megalias. RHA presentes.
- No edemas en MMII. No signos de TVP.
- NRL sin datos de focalidad.
- Balance articular: artritis en ambos carpos y codos con flexo bilateral 15º. Resto de articulaciones sin alteraciones reseñables. Acropaquias.
- CyC: gingivitis severa. No adenopatías.
Pruebas complementarias:
-
Laboratorio:
- Hemograma: linfopenia intermitente. Resto normal
- Bioquímica: función renal normal, CK normal.
- Coagulación: APTT 34,1, INR 1,06, fibrinógeno 486 mg/dl.
- DRAS normal.
- Orina 24 h: ClCr 89 ml/min, proteinuria 64 mg/24 h, calciuria 56 mg/24 h, RTP 86 %, uricosuria 395 mg/24 h.
- EEF hipergammaglobulinemia policlonal. IgG 2960, IgA, IgM, IgE normal.
- Complemento normal.
- Crioglobulinas negativo.
- Coombs negativo.
- Estudio anemias: hierro 17, transferrina 214, ferritina 87, Vit B12 y ácido fólico normales.
- ECA en rango.
- RFA: VSG 120, PCR 50, ferritina 87.
- Serologías negativas (VHC, VHB, VIH, sífilis, parvovirus, borrelia, rosa bengala) y Mantoux negativo.
- Estudio de autoinmunidad: FR 16-23, ACPA negativos. ANA 1/160, Anti-DNA positivo, resto ENAs negativos, organoespecíficos negativos.
- Estudio SAF: LA negativo, ACA IgM + (UNA sola determinación), anti B2-glicoproteína 1 negativo.
-
Pruebas imagen:
- Radiografía de tórax: patrón intersticial en lóbulos inferiores, más llamativo en LII.
- Radiografía de manos: erosión en 3.º IFP de mano derecha y erosión en 5.º IFP e IFD de mano izquierda.
- Radiografía de pies: sin alteraciones reseñables.
- TAC tórax de alta resolución: afectación intersticial difusa, mayor en língula, LII, LMD. Pequeñas áreas de panalización en LII. Patrón NIU.
- TC craneal: lesiones inespecíficas en sustancia blanca, sugestivas de calcificaciones de ganglios de la base.
- Otras pruebas:
- Biopsia cutánea (lesiones necróticas): inespecífica: no trombosis, no infiltrado linfocitos, no vasculitis. IFD negativa.
- Broncoscopia transbronquial: mucosa inflamatoria, citología negativa para malignidad, BAL 50 % PMN y 50 % histiocitos. AP: lóbulo inferior izquierdo con hallazgos de fibrosis pulmonar con escasos macrófagos.
- Pruebas de función respiratoria (2001): FVC 48 %, FEV1 38 %, IT 70 %, DCLO 53 %.
- Pruebas de función respiratoria (2021): FVC 38,2 %, FEV1 32,2 %, IT 70 %, DCLO 28 %.
